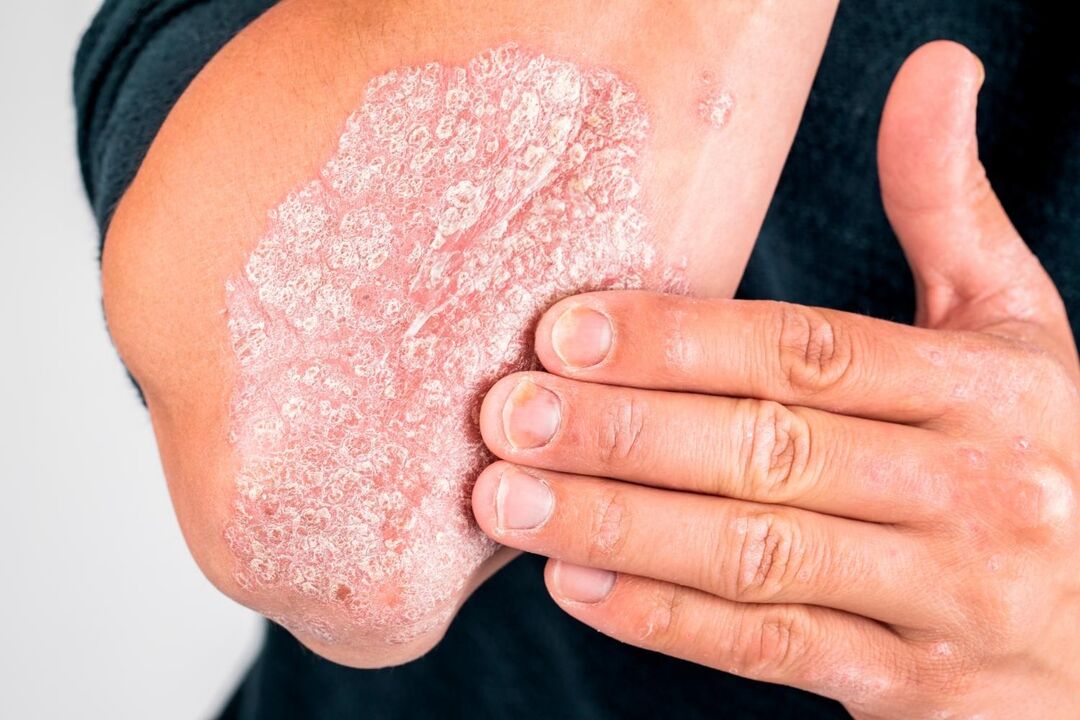
Unha condición patolóxica caracterizada por cambios escamosos e nodulares na pel e nas uñas chámase psoríase. Os dermatólogos están implicados no diagnóstico e tratamento da enfermidade.
A psoríase é unha enfermidade crónica da pel e das uñas que fai que aparezan na pel unha erupción de nódulos rosas e escamas prateadas. Normalmente, os nódulos fúndense en grandes placas, ao redor das cales a pel é rapidamente cuberta de escamas. Co desenvolvemento prolongado da enfermidade, é posible un dano nas articulacións, acompañado dunha mobilidade reducida e dor constante. As diferentes formas de psoríase difiren no grao de dano na pel: o paciente pode ter só parches sutís no coiro cabeludo ou grandes placas en diferentes partes do corpo. A probabilidade de desenvolver complicacións da psoríase tamén depende de moitos factores. Esta enfermidade é especialmente perigosa para as mulleres embarazadas, xa que a forma pustulosa da enfermidade pode provocar un aborto espontáneo.
Sobre a enfermidade
A psoríase é unha das enfermidades da pel máis comúns. Os primeiros síntomas dos cambios na pel adoitan aparecer entre os 18 e os 35 anos. Moitas veces, a psoríase ocorre no fondo de enfermidades cardiovasculares, enfermidade de Crohn e depresión. Cerca do 30% dos pacientes desenvolven danos nas articulacións (artrite). A causa real da psoríase non se pode eliminar, pero a terapia sintomática pode aliviar significativamente o curso da enfermidade.
tipos de psoríase
Dependendo dos síntomas predominantes, distínguense varios tipos de psoríase:
- Placa: caracterizada pola aparición de placas clásicas cubertas de escamas prateadas; localización preferida: cóbados, xeonllos, tronco, coiro cabeludo;
- en forma de gota: a principal manifestación son nódulos laranxa-rosa de 1-10 mm de tamaño;
- Psoríase das unhas: as placas ungueais están predominantemente afectadas;
- Psoríase de grandes engurras: aparecen erupcións cutáneas nas axilas, dobras do pescozo, órganos xenitais e outros lugares de fricción excesiva; esta forma é máis común en persoas obesas;
- Psoríase da cabeza: o coiro cabeludo está afectado;
- psoríase artrópática (artrite psoriásica): as articulacións están afectadas;
- psoríase pustulosa: aparecen varias pequenas vesículas con pus na pel do paciente;
- Eritrodermia psoriásica: Ademais da erupción cutánea, hai un pronunciado vermelhidão da pel na zona da erupción cutánea.
Síntomas da psoríase
As placas son máis comúns no antebrazo, parte inferior da perna, ombligo e coiro cabeludo. A forma pustulosa da psoríase caracterízase pola formación de sacos cheos de pus na pel. En certos momentos, moitos pacientes experimentan un cambio na cor e na estrutura das uñas. O dano nas escamas da pel leva a hemorraxias. Os pacientes tamén quéixanse de comezón na pel. As lesións cutáneas desaparecen e reaparecen periodicamente.
Outros síntomas e signos:
- a aparición de manchas vermellas na zona dos pregamentos da pel;
- erupcións cutáneas graves aparecen despois de enfermidades infecciosas e estrés;
- lixeiro aumento da temperatura corporal;
- a aparición de novas erupcións cutáneas nos meses de inverno;
- dor nas articulacións;
- mobilidade limitada na zona da articulación afectada;
- Sequedade e hipersensibilidade da pel.
A reabsorción da placa adoita comezar na parte central, como resultado do cal os elementos psoriáticos adquiren unha forma de anel ou guirnalda. A despigmentación temporal (pseudo-leucodermia) permanece nos lugares das erupcións resoltas. En períodos de remisións incompletas, as placas de "deber" únicas poden permanecer en determinadas áreas da pel (máis frecuentemente na zona do cóbado e das articulacións do xeonllo).
As formas máis graves de psoríase son a eritrodermia psoriásica e a psoríase artrópática.
Coa eritrodermia psoriásica, toda (ou case toda) a pel está implicada no proceso patolóxico. A pel vólvese tensa, áspera, infiltrada, de cor vermella, con abundante descamación lamelar grande e pequena na superficie. Os ganglios linfáticos periféricos aumentan, aparece a temperatura subfebril, o estado xeral dos pacientes está alterado, obsérvanse cambios no sangue (leucocitose, aumento da ESR), urina (proteinuria). O desenvolvemento da eritrodermia é promovido por terapia irracional e irritante na fase progresiva da psoríase.
A psoríase artrópática caracterízase por lesións de articulacións principalmente pequenas das mans e dos pés, con menos frecuencia do pulso, nocello, vértebras intervertebrais, etc. , acompañadas de dor severa e inchazo das articulacións, limitación da súa mobilidade e deformidades. A radiografía mostra a lise das falanxes distais dos dedos e cambios nas articulacións, semellantes aos que se observan na artrite reumatoide. A proba de Waaler-Rose e a proba de látex adoitan ser negativas. No sangue, leucocitose, aumento da ESR, hipergammaglobulinemia. A afectación articular pode estar asociada a lesións cutáneas ou illada durante varios anos.
En todas estas formas de psoríase, é posible danos nas uñas en forma de placas ungueais perforadas ("fenómeno do dedal"), o seu enturbiamento ou engrosamento, ata onicogrifosis. O curso da enfermidade é crónico e ondulado. A estacionalidade do O proceso adoita expresarse - empeora no inverno cunha mellora significativa no verán (tipo inverno), con menos frecuencia - viceversa (tipo verán).
Causas da psoríase
Os mecanismos exactos do desenvolvemento da psoríase aínda non se entenden. Crese que é unha enfermidade autoinmune onde o sistema de defensa do corpo ataca por erro os tecidos sans. As células T e os neutrófilos necesarios para loitar contra os patóxenos poden comezar a atacar as células da pel e as estruturas articulares. Neste caso, aparecen cambios característicos na pel, incluíndo a formación de burbullas cun líquido inflamatorio. A dilatación dos vasos sanguíneos na zona da inflamación vai acompañada de vermelhidão da pel. As enfermidades autoinmunes poden ser causadas por factores hereditarios.
Factores de risco adicionais:
- infeccións cutáneas. En primeiro lugar, trátase de infeccións bacterianas causadas por estreptococos;
- danos na pel por cortes e queimaduras;
- estrés prolongado e factores psicotraumáticos;
- alcoholismo e tabaquismo;
- falta de vitamina D no corpo;
- tomar certos medicamentos, incluíndo litio e betabloqueantes;
- antecedentes familiares desfavorables. O descubrimento da psoríase nun parente próximo do paciente indica a posibilidade dunha predisposición xenética a esta enfermidade;
- alteración da inmunidade adquirida ou conxénita. Pode ser infección polo VIH, SIDA ou outra condición.
A pesar do descubrimento das posibles causas inmunopatolóxicas da psoríase, a enfermidade segue sendo pouco entendida. Hai un gran número de enfermidades e características de estilo de vida que provocan a manifestación de factores ocultos de predisposición a esta enfermidade.
diagnóstico de psoríase
Se se producen cambios na pel, debes consultar a un dermatólogo. O médico da nosa clínica realiza primeiro un exame xeral da pel para avaliar a natureza da erupción. Ao raspar suavemente, podes ver pápulas descascadas e unha fina película debaixo dos nódulos. Baixo a película hai unha superficie de pel húmida propensa a pequenos sangrados. Ao mesmo tempo, hai signos atípicos de psoríase que se asemellan a outras enfermidades, polo que o médico debe realizar diagnósticos instrumentais e de laboratorio.
- análise de sangue. O dermatólogo prescribirá unha análise de sangue venoso para descartar outras enfermidades e detectar signos de psoríase. Na sala de tratamento, a enfermeira aplica un antiséptico na pel do cóbado do paciente, aplica un torniquete e extrae sangue cunha xiringa. No noso laboratorio, os especialistas descartan primeiro a presenza de factores reumatoides. Na psoríase pustulosa adoita producirse un aumento da taxa de sedimentación dos eritrocitos. Nótanse niveis elevados de ácido úrico;
- Exame do líquido pustuloso. O médico recolle o líquido nun recipiente estéril e envía o material ao laboratorio. O exame microbiolóxico non mostra cultivo bacteriano, pero obsérvase un aumento no número de neutrófilos característicos da psoríase;
- biopsia de pel. O dermatólogo prescribe este estudo para facer un diagnóstico preciso das erupcións cutáneas atípicas. Durante o procedemento, o médico trata a pel cun antiséptico, adormece e elimina unha pequena área de pel cun bisturí. O material tisular é examinado no laboratorio da nosa clínica mediante microscopía. Os resultados permiten aclarar a composición celular dos nódulos;
- Radiografía da articulación afectada. O médico prescribe este estudo para determinar o tipo de artrite. Mesmo con complicacións graves da psoríase artrópática, é necesario o diagnóstico de raios X dos ósos;
- Raspados na pel para descartar fungos. O médico limpa a superficie da pel e, usando unha espátula especial, recolle varias escamas para o exame microbiolóxico. Esta análise é especialmente necesaria cando aparecen erupcións cutáneas só na zona do pé e das uñas.
Se é necesario, lévase a cabo unha consulta cun reumatólogo.
opinión de expertos
A psoríase é unha enfermidade con moitas manifestacións. Pode ser case invisible ou causar serios problemas de saúde. As complicacións máis perigosas da psoríase son o dano articular, que pode levar á discapacidade do paciente. A enfermidade tamén pode levar a enfermidades autoinmunes, en particular, enfermidade de Crohn e colite ulcerosa, patoloxía metabólica, disfunción eréctil nos homes. As mulleres que sofren de psoríase poden sufrir infertilidade e aborto espontáneo. Para evitar estas complicacións, é necesario consultar a un médico inmediatamente despois da aparición de signos sospeitosos e, cun diagnóstico xa diagnosticado, siga coidadosamente todas as recomendacións dun especialista.
tratamento da psoríase
O obxectivo principal do tratamento da psoríase é a terapia sintomática. Os pacientes necesitan medicamentos que reduzcan a inflamación e eviten a formación de erupcións cutáneas. Ademais da terapia farmacolóxica, o dermatólogo da nosa clínica prescribe necesariamente unha dieta especial para o paciente. A normalización do estilo de vida e a eliminación dos estresores poden reducir a gravidade dos síntomas da psoríase.
Dependendo da situación, un dermatólogo pode usar diferentes métodos para tratar a enfermidade.
- administración de corticoides. O dermatólogo prescribe ungüentos con estes ingredientes activos. Os efectos beneficiosos dos corticosteroides inclúen reducir a inflamación nos tecidos e eliminar a coceira;
- Complemento dietético con vitamina D. As formas sintéticas desta vitamina retardan o crecemento das células da pel, evitando así a formación de escamas e nódulos;
- Terapia con fármacos que conteñen derivados da vitamina A. Un dermatólogo prescribirá pomadas a base de retinoides para reducir a inflamación e a coceira. Estes medicamentos aumentan a sensibilidade da pel á luz, polo que hai que usar protector solar.
- Uso de inhibidores de calcineurina. Estes son inmunosupresores que reducen a inflamación. O dermatólogo prescribirá axentes tópicos como tacrolimus. Estes medicamentos úsanse nun curso curto para evitar o desenvolvemento de efectos secundarios e complicacións;
- Tratamento da pel con ácido salicílico para eliminar as células mortas. Un dermatólogo prescribe este medicamento xunto con corticoides para o tratamento complexo da pel;
- Usando unha crema hidratante para desfacerse da pel seca e da coceira;
- Irradiación da pel con luz ultravioleta. Este método seguro de tratamento fisioterapéutico mellora o funcionamento da inmunidade local. O médico selecciona unha dose individual de radiación para o paciente;
- fototerapia. Con este método, a pel é irradiada con equipos especiais. A fototerapia combina as tecnoloxías da terapia con láser e da fotoquimioterapia;
- Punción articular na psoríase grave. O médico aplica un antiséptico á pel no lugar da punción, adormece o tecido e introduce unha agulla. Coa axuda dunha xiringa, inxéctanse medicamentos na cavidade articular para reducir o proceso inflamatorio.
O dermatólogo controla todas as fases do tratamento para conseguir o mellor resultado e evitar complicacións. Os corticoides, os retinoides e os inhibidores de calcineurina só se utilizan baixo a supervisión de especialistas.
Prevención da psoríase
As recomendacións do dermatólogo da nosa clínica axudarán a reducir a gravidade das erupcións cutáneas e a aliviar o curso da enfermidade.
Prevención das exacerbacións da psoríase:
- Alivia a ansiedade e o estrés mellorando o sono, evitando o café e tomando tranquilizantes recetados.
- Exclusión de alimentos que conteñan alérxenos;
- tratamento oportuno de enfermidades infecciosas da pel.
rehabilitación
A psoríase é unha enfermidade crónica que non se pode curar. As medidas de rehabilitación teñen como obxectivo previr as recaídas. Dependendo da forma da enfermidade, pódense prescribir fisioterapia, tratamento de spa, barro, baños medicinais e outros procedementos.
preguntas e respostas
É posible tratar a psoríase con remedios populares?
Non hai métodos con eficacia comprobada. É importante non confiar en formas dubidosas de tratamento, senón seguir as recomendacións do médico.
O estrés afecta o curso da psoríase?
Si, as situacións estresantes poden agravar o curso da enfermidade.
























